All-on-6 Albania:
2026 Prices | Save 85% vs EU/USA
5900€
/ Per Arch
🛈 Includes: Tooth Preperation + Digital Scans + Temporary Veneers
- Timescale: 1-4 Days
- Warranty: 15+ Years
- FREE All-Inclusive Dental Tourism - (Quotes Over 4,000€): Flight Tickets + VIP Transfers + Hotel + Personal Assistant


All-on-6 Albania:
2026 Prices | Save 85% vs EU/USA
5900€
/ Per Arch
🛈 Includes: Tooth Preperation + Digital Scans + Temporary Crowns
- Timescale:1-3 Days
- Warranty: 15+ Years
- FREE All-Inclusive Dental Tourism - 🛈(Quotes Over 4,000€): Flight Tickets + VIP Transfers + Hotel + Personal Assistant


How Much Do All-on-6 Cost in Albania? (2026 Prices)
All-on-8 dental implants in Albania cost €5,400 per arch in 2026, with full-mouth restorations starting at €11,800. The treatment includes eight implants, abutments, zirconia crowns, and surgery. Patients save 70–80% compared to Western Europe while maintaining high quality, safety standards, and long-term warranties.
What is the price of All-on-6 in Tirana, Albania? (2026)
All-on-6 (Zircona)
-
12 Premium Zirconia Teeth (per arch)
-
Titanium Multi-Unit Abutments
-
6 JD® Implants (per arch)
-
15+ Year Warranty
-
Custom-Made Titanium Bar
-
Implant Passport
All-on-6 (Zircona)
-
24 Premium Zirconia Teeth (12 per arch)
-
12 Titanium Dental Implants (6 per arch)
-
Titanium Multi-Unit Abutments
-
15+ Year Warranty
-
Custom-Made Titanium Bar
-
Implant Passport
All-on-6 (Ceramica)
-
12 Premium Ceramic Teeth (per arch)
-
6 Titanium Dental Implants (per arch)
-
Titanium Multi-Unit Abutments
-
15+ Year Warranty
-
Custom-Made Titanium Bar
-
Implant Passport
All-on-6 (Zircona)
-
24 Premium Ceramic Teeth (12 per arch)
-
12 Titanium Dental Implants (6 per arch)
-
Titanium Multi-Unit Abutments
-
15+ Year Warranty
-
Custom-Made Titanium Bar
-
Implant Passport
All-on-6 in Albania | Full Guide
6Switch between the tabs below to check each attribute and value of All-on-6.
What is All-on-6 dental implants?
All-on-6 dental implants replace a full arch of teeth using six titanium posts to support a fixed bridge. This permanent solution mimics natural teeth in look and function, improves bite and speech, and prevents jawbone loss through osseointegration—unlike dentures. It’s ideal for restoring confidence and stability in patients with many missing or failing teeth.
What are the different types of All-on-6 available?
All-on-6 treatments can be tailored in several ways to suit different anatomic situations and patient needs. Variations exist based on implant placement, materials used, and loading protocol (timing of when teeth are attached). Below we outline the main subtypes:
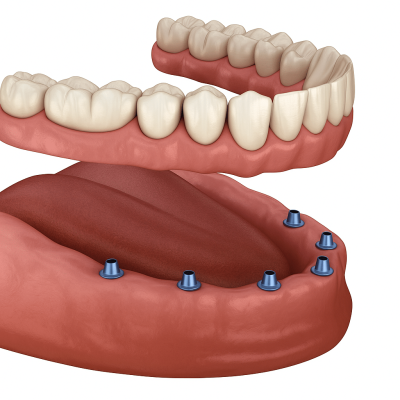
Based on Implant Placement & Anatomy
Standard All-on-6
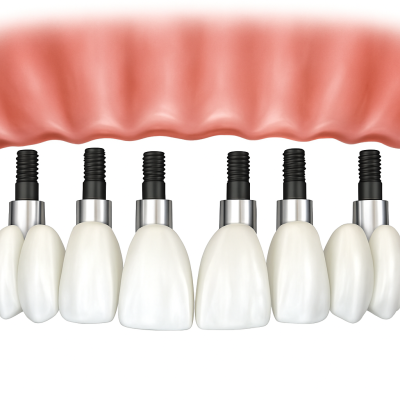
This is the conventional approach for patients with sufficient jawbone volume. Six implants are placed along the arch (typically four toward the front and two toward the back). The posterior implants may be angled to maximize contact with available bone, but generally all six are placed within the native jawbone. Standard All-on-6 is often used in cases where bone quality is decent, providing a broad, stable foundation without needing special implants or grafting. It achieves full-arch support with no need for removable denture parts.
All-on-6 with Zygomatic Implants (Hybrid)
In cases of severe upper jaw bone loss, a hybrid All-on-6 approach may be used. It combines four standard implants in the front with two zygomatic or pterygoid implants in the back, anchored in the cheekbone or sphenoid bone. This method avoids grafting and allows full-arch restoration even with minimal bone.
Based on Materials Used
Acrylic (PMMA) or Composite Bridges
Acrylic bridges use a resin-based material for teeth and gums. They’re commonly placed as a temporary solution on surgery day, but can also serve as a low-cost permanent option. Though lightweight and gentle on opposing teeth, acrylic wears or stains over time. Often reinforced with a metal bar (titanium or cobalt-chrome), this hybrid improves strength but still needs regular maintenance.
Zirconia Bridges
Zirconia full-arch bridges are a premium All-on-6 option offering exceptional strength, stain resistance, and a lifelike smile. Made from solid ceramic, they avoid issues like acrylic wear or porosity. Though more expensive and rigid, when crafted by skilled labs, they ensure precise fit, natural aesthetics, and ~98% 5-year success.
Based on Loading Protocol
Immediate Load All-on-6
All-on-6 allows “Teeth in a Day” when implants have high stability. A provisional fixed bridge (usually acrylic) can be placed within 24–48 hours, avoiding a denture phase. This immediate loading boosts comfort and confidence, though it requires precise planning to ensure the implants can support early biting forces.
Conventional (Delayed) Load:
In cases of low bone quality or moderate implant stability, dentists may delay loading, allowing 3–6 months of healing for full osseointegration. Patients wear a removable denture or light temporary bridge during this phase. Though slower, this two-stage approach improves long-term success in borderline cases. Final loading is customized by the surgical team for best outcomes.
What Are the Materials of All-on-6?
All-on-6 materials include titanium or zirconia implants and a fixed bridge made from acrylic, zirconia, or hybrid polymers. Titanium is preferred for durability, while zirconia offers a metal-free option. Bridges vary from cost-effective acrylic to high-end zirconia for strength and aesthetics, tailored to patient needs and long-term function.
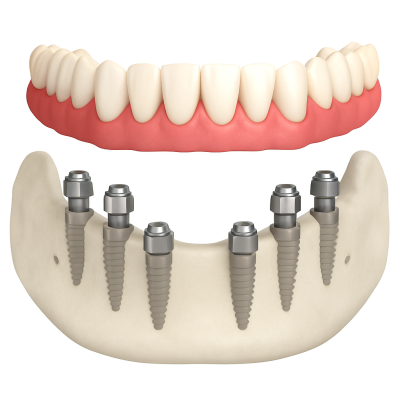
Implant Fixtures (Posts)
Zirconia implants
Zirconia implants are a metal-free alternative. They’re suitable for patients with metal sensitivities and offer a natural white appearance, but they are more brittle and less common in full-arch cases.
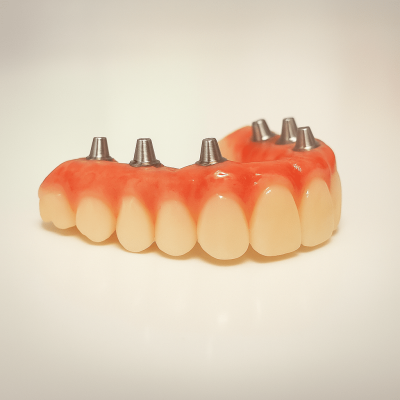
Prosthetic Bridges (Teeth & Gums)
Acrylic (PMMA):
Commonly used for temporary bridges during the healing phase. It’s lightweight, affordable, and easy to adjust, but it’s more prone to wear, staining, and fractures over time compared to other materials.
Titanium-Acrylic Hybrid
Features a durable internal titanium bar that supports an acrylic outer layer of teeth and gums. This combination enhances structural strength while keeping the final restoration lighter and more economical than full zirconia options.
Zirconia
Considered the gold standard for final bridges. It’s exceptionally strong, biocompatible, and resistant to chips and discoloration. Its translucent quality mimics natural teeth, making it ideal for high-aesthetic, long-term restorations.
PEEK & Nano Ceramics
These next-generation materials use a high-performance polymer base (like PEEK) with ceramic or composite layering. They provide a lightweight, flexible, and metal-free solution with good durability and esthetics—often chosen by patients seeking a more natural feel and modern alternative.
What is the complete process of getting All-on-6?
The All-on-6 process includes consultation, 3D imaging, digital planning, surgical placement of six implants, temporary teeth fitting, a 3–6 month healing phase for bone integration, and final bridge attachment. Regular follow-ups ensure success. This streamlined treatment restores a full smile with fixed teeth in one efficient, multi-step procedure.

Step 1: Initial Consultation and Planning
The process starts with a full dental evaluation, including a medical history review and 3D imaging (CT scans, digital X-rays) to assess jawbone health. The dentist checks if you’re a good candidate—meaning you’re healthy enough for surgery and have enough bone to support six implants. If needed, bone grafting may be recommended. Using digital smile design and guided surgery tools, a personalized treatment plan is created, detailing implant placement and final smile design.
Step 2: Implant Surgery (Placement of 6 Implants):
You’ll receive anesthesia for comfort, and six implants are placed in preplanned positions. Any remaining bad teeth are extracted. In most cases, a temporary acrylic bridge is attached the same day, so you leave with fixed teeth. The procedure takes a few hours, and aftercare instructions are provided.
Healing & Osseointegration
Implants heal over 3–6 months through osseointegration, where bone fuses to the implants. During this time, patients follow a soft diet and attend follow-ups to monitor healing. If a temporary bridge was placed, it’s adjusted as needed. Once healed, the implants are ready for the final teeth. In some cases, a removable denture is used instead of a fixed bridge during healing.
Step 4: Final Prosthesis Placement
Once healing is complete, the dentist attaches your permanent bridge. New scans or impressions are taken if needed. The final prosthesis—often made from durable materials like zirconia or titanium-hybrid—is custom-made for perfect fit, bite, and aesthetics. It’s then securely fixed to the implants, restoring full function and a natural-looking smile.
Step 5: Follow-Up & Maintenance
After the final bridge is placed, regular check-ups are essential. The dentist checks your bite, hygiene, and comfort, making any needed adjustments. Early follow-ups help catch issues like loose screws or hard-to-clean areas. Good oral hygiene and routine cleanings are key to long-term success with All-on-6.
What are the benefits and risks of All-on-6?
All-on-6 offers stable, fixed teeth, improved chewing, speech, and jawbone preservation. It’s highly durable and aesthetically pleasing. Risks include surgical complications, higher upfront cost, need for good hygiene, and possible bone grafting. Weighing these pros and cons helps patients decide if this advanced, long-term solution is right for them.
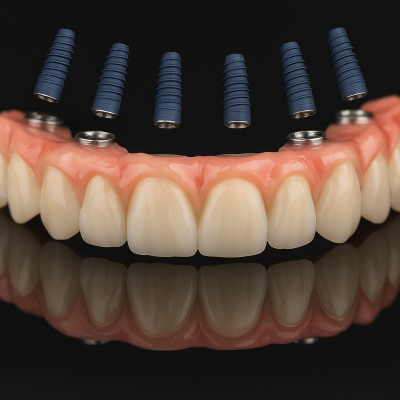
Key Benefits of All-on-6
Full-Arch Restoration with Fewer Implants
All-on-6 can replace an entire row of teeth with just six implants, which is more efficient (and often more cost-effective) than placing an implant for every missing tooth. Using six implants strikes a balance between strength and efficiency – providing a broad support for the bridge without needing 8–10 implants per jaw.
Stable, Fixed Teeth (No Denture Problems)
The prosthesis is screw-retained onto implants, meaning it stays firmly in place at all times. Patients regain nearly natural biting and chewing ability – no more worrying about dentures slipping or removing teeth at night. Speech is typically clearer too, since the appliance is not bulky like a denture.
Enhanced Stability vs All-on-4
All-on-6 offers greater support by distributing bite forces across six implants, improving stability and durability—especially in the softer upper jaw. It can better handle chewing pressure and provides extra security if one implant fails, helping preserve the full bridge.
Bone Preservation
All-on-6 implants stimulate the jawbone, helping prevent bone loss and facial collapse common with dentures. The technique often avoids bone grafting by using angled or zygomatic implants, making it suitable even for patients with bone loss.
Immediate Results
In many cases, All-on-6 allows for immediate temporary teeth, so patients are not left without teeth during healing. This immediate transformation – “Teeth in a Day” – is a huge benefit for patient confidence and convenience. You walk in with failing or missing teeth and walk out with a functional smile.
Potential Risks and Considerations
Invasive Surgery & Healing Time
The failure rate for All-on-4 implants ranges from 3-5%, primarily occurring during the first year. Risk factors include smoking, uncontrolled diabetes, poor oral hygiene, and insufficient bone density.
Higher Initial Cost
All-on-6 costs more than dentures or All-on-4 due to extra implants and materials. However, it’s a long-term investment—often more cost-effective than multiple implants or ongoing denture maintenance. Many clinics also offer financing options to manage the upfront cost.
Requires Sufficient Bone (or Advanced Techniques)
Placing six implants requires sufficient bone density. If the jawbone is too thin, bone grafting may be needed. In the upper jaw, angled or zygomatic implants help avoid sinus areas but add complexity. Unlike All-on-4, All-on-6 may need extra bone support. Each case is evaluated individually for implant feasibility.
Risk of Complications
Although success rates are high, complications can occur. Infection at the surgical site is a common early issue and can lead to implant failure if untreated. Other risks include nerve injury (lower jaw), sinus perforation (upper jaw), or rarely, jaw fracture. These are minimized with proper planning and an experienced team. Long-term, issues like implant or screw loosening and bridge fracture may occur, especially with poor bite alignment. Using six implants helps distribute forces and reduces mechanical strain, lowering technical complication risks.
Not Reversible & Complex Repairs
Once you commit to All-on-6, switching back to dentures is difficult and usually not preferred. If an implant fails later, surgical revision may be needed. Repairs, like fixing chipped teeth, often require bridge removal and lab work—more complex than denture fixes. However, these systems are serviceable, and parts can often be repaired or replaced. With six implants, one failure doesn’t usually affect the whole bridge.
Who is a good candidate for All-on-6?
Good candidates for All-on-6 are adults missing most or all teeth in one jaw who seek a fixed, permanent solution. They should have sufficient bone or qualify for zygomatic implants, be in good general health, maintain proper oral hygiene, and commit to follow-up care. Smoking cessation may also be required for optimal results.
Ideal Candidates Based on Tooth Loss
Fully edentulous or nearly edentulous patients
If you have lost most or all teeth in the upper jaw, lower jaw, or both, All-on-6 is designed for full-arch restoration Often denture-wearers who are unhappy with their denture’s fit or function seek All-on-6 to regain fixed teeth. Likewise, those with many failing teeth (due to decay or periodontal disease) that are beyond repair may have those teeth extracted and replaced with an All-on-6 prosthesis in one streamlined process.
Sufficient Jawbone Density
All-on-6 is ideal for patients who:
Have lost most or all teeth in the upper jaw, lower jaw, or both
Are current denture-wearers unhappy with fit, stability, or chewing ability
Have multiple failing teeth due to decay or periodontal disease
Need full-arch restoration and prefer a fixed solution over removable dentures
Want a streamlined approach where extractions and implant placement happen in one process
Good General Health
All-on-6 candidates should:
Be healthy enough for oral surgery
Have well-managed conditions like diabetes or immune disorders (uncontrolled cases increase risks)
Undergo special evaluation if on certain medications (e.g. high-dose corticosteroids, bisphosphonates) or after head/neck radiation
Be able to tolerate a tooth extraction (a good indicator for implant surgery tolerance)
Know that age is not a limiting factor—patients in their 70s or 80s can succeed if overall health is stable
Commitment to Oral Care
To protect the long-term success of All-on-6, patients should:
Maintain excellent daily oral hygiene (including cleaning under the bridge)
Use special floss or water flossers for proper cleaning
Attend regular dental check-ups every 6 months for cleanings and exams
Be committed to improving dental care habits if past compliance was poor
How Long Do All-on-6 Last?
All-on-6 dental implants can last 20 years or more with proper care. The titanium implants are designed to permanently fuse with the jawbone, while the prosthetic bridge—especially if made from zirconia—offers long-term durability. Success depends on hygiene, follow-up visits, and avoiding harmful habits like smoking or teeth grinding.
Factors Affecting All-on-6 Longevity
Oral Hygiene and Maintenance
Keeping the implant areas clean to avoid peri-implantitis is paramount. Patients who maintain meticulous hygiene are far less likely to experience late implant complications. Conversely, plaque buildup and chronic inflammation can slowly erode the bone support around implants. Regular cleaning and professional check-ups will prevent this.
Bite Forces
A well-distributed bite (occlusion) set by the dentist will ensure no one implant or area is taking excessive force. If you clench or grind, wearing a night guard will protect the implants and prosthetics. Excessive forces over time could loosen screws or damage the bridge, so managing habits like chewing on ice or very hard foods also matters
Lifestyle and Health
Smoking can dramatically reduce implant lifespan by promoting bone loss and gum problems – avoiding tobacco is important for longevity. Systemic health issues (like poorly controlled diabetes) can also increase risk of late complications, so overall health maintenance is beneficial.
Material and Maintenance
As noted, the bridge material affects wear resistance. Patients should follow their dentist’s advice on servicing or upgrading the prosthesis. Replacing worn acrylic teeth early can prevent costly damage. Regular tightening of retention screws (if advised) helps avoid loosening. Many clinics recommend yearly or biannual visits to remove the bridge, clean the implants, and check all components. This proactive care helps extend the life of the prosthesis.
What Are the Popular Brands of All-on-6?
Popular All-on-6 dental implant brands include Nobel Biocare, Straumann, Neodent, and Zimmer Biomet. These systems are known for high success rates, advanced materials, and precision-engineered components. Dentists choose brands based on your bone condition, aesthetic goals, and long-term durability—ensuring a custom-fit, stable, and long-lasting full-arch restoration.
| Brand | Implant System | Key Features |
|---|---|---|
| Nobel Biocare | All-on-4® (used in All-on-6 too) | Pioneer in full-arch implants; uses NobelActive implants and MUA abutments for excellent stability |
| Straumann | Pro Arch | High-end Swiss-made implants; BLX/TLX for immediate load; zygomatic options available |
| Neodent | NeoArch | Affordable option under Straumann Group; designed for full-arch immediate restorations |
| Teeth Tomorrow® | Custom protocol | Uses 5–6 implants with Prettau® Zirconia bridges; emphasizes longevity and aesthetics |
| Hybridge® | Hybridge Full Arch 6 | Streamlined workflow; focuses on efficiency and high-quality U.S. lab-crafted bridges |
| ClearChoice | All-on-X concept | Uses Nobel implants; in-house team model for full-arch treatment in a single center |
How Do You Maintain and Care for All-on-6?
To maintain All-on-6 implants, brush twice daily, clean under the bridge with floss or a water flosser, and attend dental check-ups every 6 months. Avoid smoking, wear a night guard if you grind teeth, and follow your dentist’s hygiene tips. Consistent care ensures long-term success, preventing infections and implant failure.

All-on-6 in Albania Price Comparison | Save up to 85% vs Europe/USA
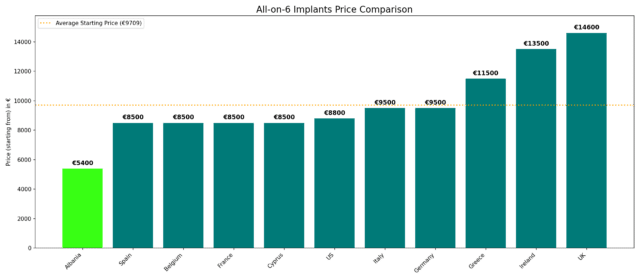
🛈 Select your country from the tabs below for the All-on-6 price comparison to Albania and Savings Calculator.
How much cheaper are All-on-6 in Albania vs Italy?
All-on-6 in Albania costs 43.2% less than in Italy. Prices start at €5,400 in Albania, compared to €9,500 in Italy. Albanian clinics provide European-standard All-on-6 dental treatments at a fraction of the cost. This price advantage makes Albania a top choice for patients seeking high-quality, full-arch implant solutions without overpaying.
All-on-6 Dental Implants Savings Calculator | Italy vs Albania
| Service | Albania 🇦🇱 | Italy 🇮🇹 | Savings in € | Savings in % |
|---|---|---|---|---|
| - | €- | €- | - | - |
How much cheaper are All-on-6 in Albania vs France?
All-on-6 in Albania costs 36.5% less than in France. Prices start at €5,400 in Albania, compared to €8,500 in France. Albanian clinics provide premium All-on-6 treatments using certified European materials, cutting-edge implant techniques, and digital planning systems. With shorter wait times and highly experienced surgeons, Albania is emerging as a leading destination for high-quality, affordable full-arch restorations.
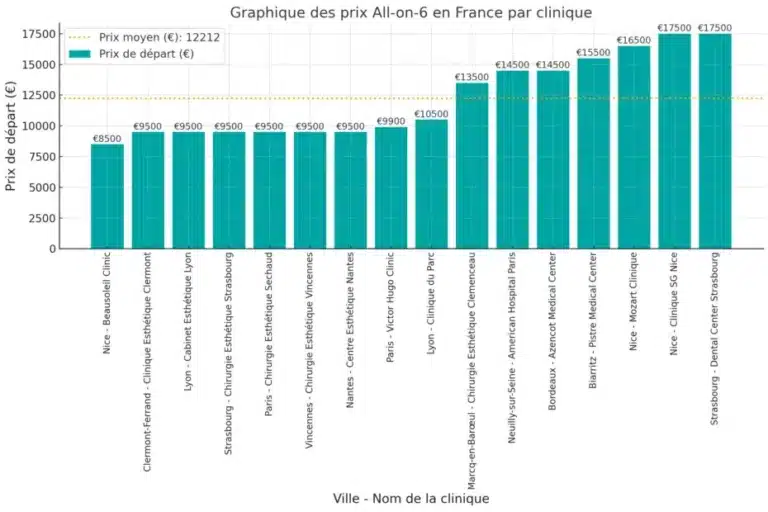
All-on-6 Dental Implants Savings Calculator | France vs Albania
| Service | Albania 🇦🇱 | France 🇫🇷 | Savings in € | Savings in % |
|---|---|---|---|---|
| - | €- | €- | - | - |
How much cheaper are All-on-6 in Albania vs Germany?
All-on-6 in Albania costs 36.5% less than in Germany. Prices start at €5,400 in Albania, compared to €9,500 in Germany. Albanian dental clinics provide top-tier All-on-6 treatments that meet European standards, using certified zirconia materials and advanced surgical protocols. With shorter waiting times and excellent long-term results, Albania is emerging as a leading destination for patients seeking affordable and high-quality full-mouth restorations.
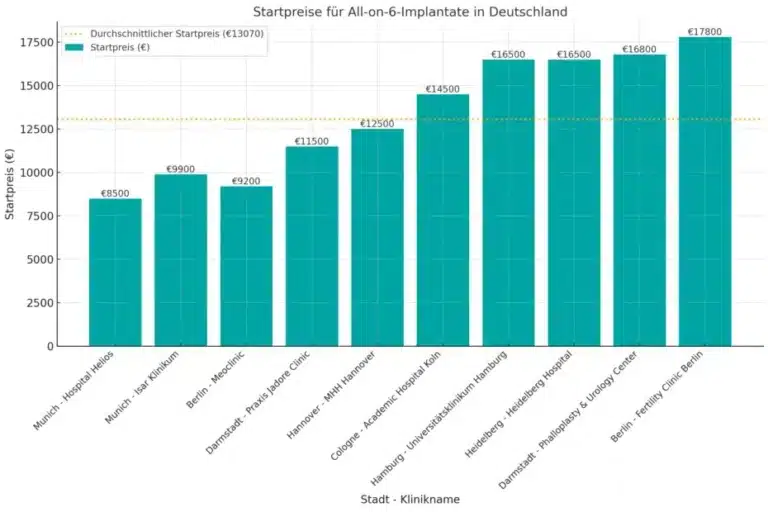
All-on-6 Dental Implants Savings Calculator | Germany vs Albania
| Service | Albania 🇦🇱 | Germany 🇩🇪 | Savings in € | Savings in % |
|---|---|---|---|---|
| - | €- | €- | - | - |
How much cheaper are All-on-6 in Albania vs UK?
All-on-6 in Albania costs 63.0% less than in the UK. Prices start from €5,400 in Albania, compared to €14,600 in the UK. Albanian clinics provide top-tier All-on-6 treatments using premium materials and European-certified implant systems. With advanced protocols, experienced surgeons, and significantly lower costs, Albania is emerging as a leading destination for full-mouth restorations without compromising on quality.
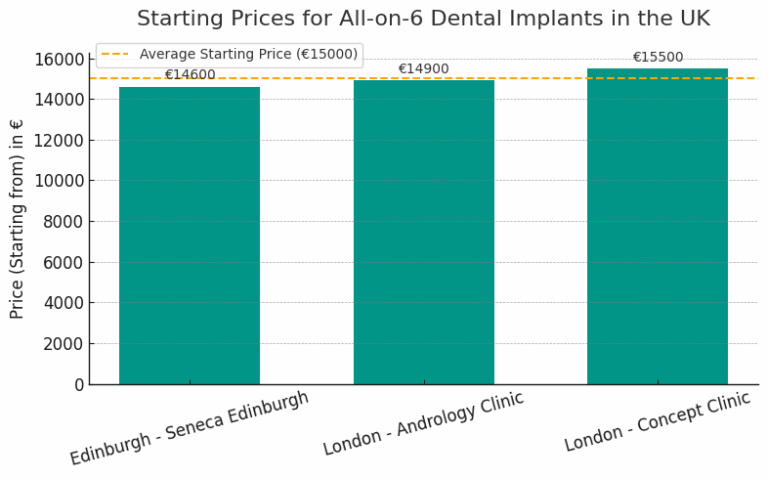
All-on-6 Dental Implants Savings Calculator | UK vs Albania
| Service | Albania 🇦🇱 | UK 🇬🇧 | Savings in € | Savings in % |
|---|---|---|---|---|
| - | €- | €- | - | - |
How much cheaper are All-on-6 in Albania vs Ireland?
All-on-6 in Albania costs 60.0 % less than in Ireland. Prices start from €5,400 in Albania, compared to €13,500 in Ireland. Albanian dental clinics provide top-tier All-on-6 treatments using certified materials, skilled implantologists, and state-of-the-art technology. Known for their efficiency, safety, and long-lasting results, these procedures attract patients from across Europe seeking affordable yet premium-quality dental care.
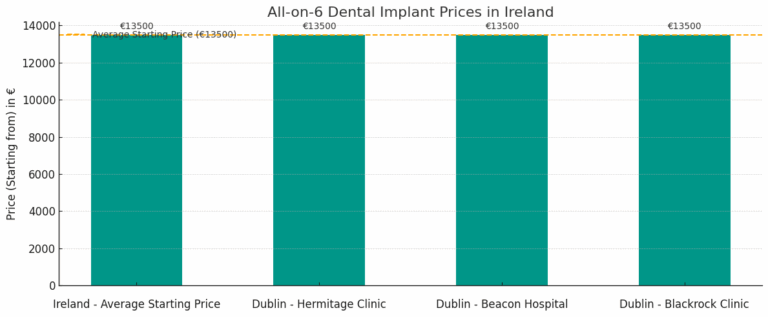
All-on-6 Dental Implants Savings Calculator | Ireland vs Albania
| Service | Albania 🇦🇱 | Ireland 🇮🇪 | Savings in € | Savings in % |
|---|---|---|---|---|
| - | €- | €- | - | - |
How much cheaper are All-on-6 in Albania vs Cyprus?
All-on-6 in Albania costs 36.5% less than in Cyprus. Prices in Albania range from €5,400, while in Cyprus they start at €8,500. Albanian clinics deliver high-quality, European-standard All-on-6 treatments using certified materials and advanced implant techniques. With efficient procedures, experienced surgeons, and significantly lower prices, Albania is emerging as a top choice for patients seeking premium full-mouth restorations abroad.
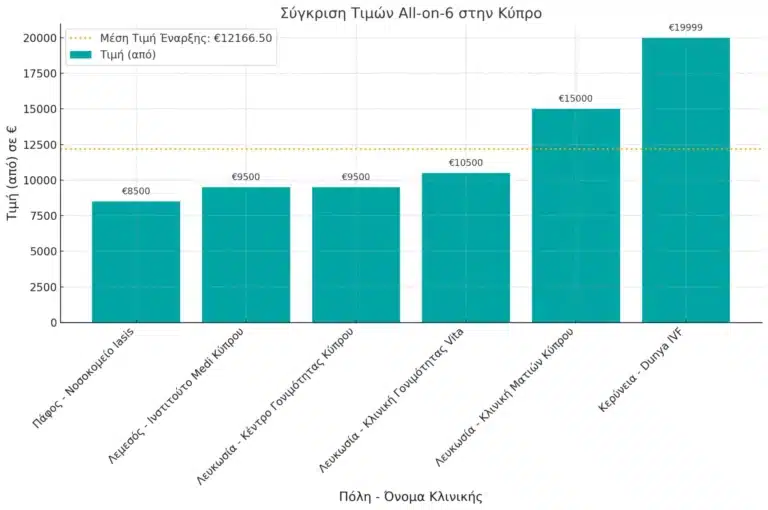
All-on-6 Dental Implants Savings Calculator | Cyprus vs Albania
| Service | Albania 🇦🇱 | Cyprus 🇨🇾 | Savings in € | Savings in % |
|---|---|---|---|---|
| - | €- | €- | - | - |
How much cheaper are All-on-6 in Albania vs America?
All-on-6 in Albania costs 38.6% less than in the United States. Prices start from €5,400 in Albania, compared to €8,800 in the U.S. Albanian clinics provide European-standard All-on-6 treatments with certified materials, cutting-edge technology, and experienced implantologists. Thanks to efficient procedures and long-lasting results, Albania is emerging as a top destination for affordable, high-quality full mouth restorations.
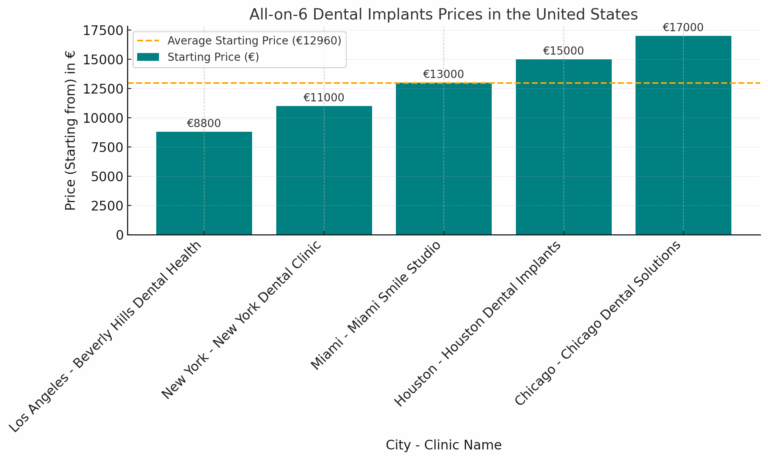
All-on-4 Dental Implants Savings Calculator | USA vs Albania
| Service | Albania 🇦🇱 | USA 🇺🇸 | Savings in € | Savings in % |
|---|---|---|---|---|
| - | €- | €- | - | - |
How much cheaper are All-on-6 in Albania vs Spain?
All-on-6 in Albania costs 36.5% less than in Spain. Prices start from €5,400 in Albania, compared to €8,500 in Spain. Albanian dental clinics provide high-quality, European-standard All-on-6 treatments using certified materials and modern technology. With fast recovery times and long-lasting results, Albania is increasingly chosen by international patients seeking affordable, premium full-mouth implant solutions.
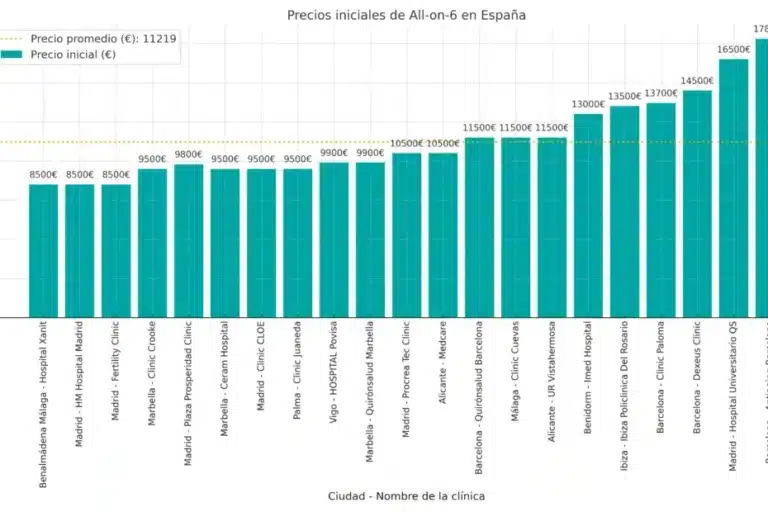
All-on-6 Dental Implants Savings Calculator | Spain vs Albania
| Service | Albania 🇦🇱 | Spain 🇪🇸 | Savings in € | Savings in % |
|---|---|---|---|---|
| - | €- | €- | - | - |
How much cheaper are All-on-6 in Albania vs Belgium?
All-on-6 in Albania costs 36.5% less than in Belgium. Prices typically range from €5,400 in Albania, compared to €8,500 in Belgium. Albanian clinics deliver premium All-on-6 treatments with European-standard protocols, using certified zirconia materials and advanced implantology technology. Thanks to quick procedures, personalized care, and competitive pricing, Albania has become a leading destination for high-quality, affordable full-arch dental restorations.
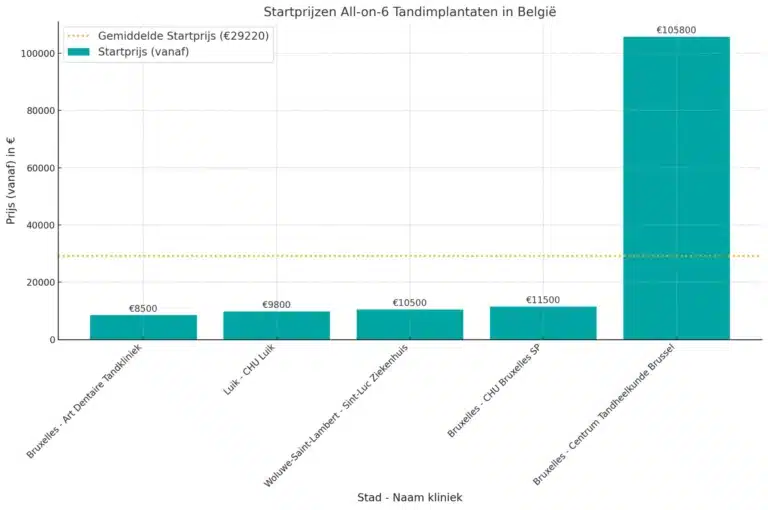
All-on-6 Dental Implants Savings Calculator | Belgium vs Albania
| Service | Albania 🇦🇱 | Belgium 🇧🇪 | Savings in € | Savings in % |
|---|---|---|---|---|
| - | €- | €- | - | - |
How much cheaper are All-on-6 in Albania vs Greece?
All-on-6 in Albania costs 53.0% less than in Greece. Prices start from €5,400 in Albania, compared to €11,500 in Greece. Albanian clinics provide European-standard All-on-6 treatments with certified materials and advanced implantology techniques. Patients benefit from fast procedures, expert care, and long-lasting results—making Albania a leading destination for premium full-mouth restorations at a fraction of the cost.
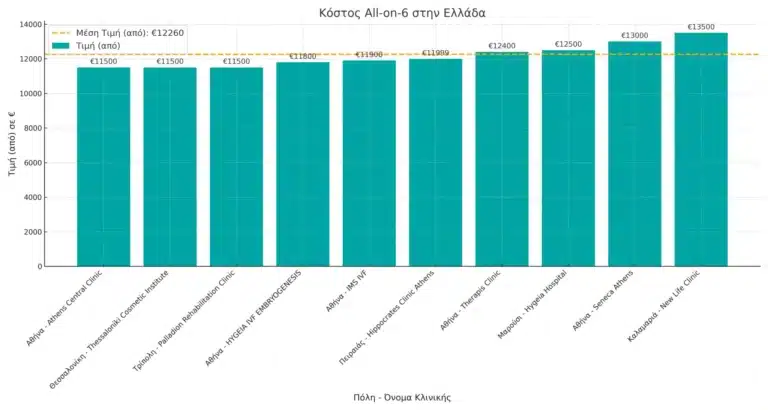
All-on-6 Dental Implants Savings Calculator | Greece vs Albania
| Service | Albania 🇦🇱 | Greece 🇬🇷 | Savings in € | Savings in % |
|---|---|---|---|---|
| - | €- | €- | - | - |
Why Albania's prices are up to 85% cheaper ?
No VAT on Medical Procedures
Albania does not charge VAT on medical procedures, including All-on-6 in Albania. This significantly reduces treatment costs without compromising service quality.
Lower Clinic Overhead Costs
All-on-6 in Albania operate at lower costs, patients enjoy significantly more affordable All-on-6 in Albania. These savings go straight to the patient, while maintaining top-notch professionalism and high-quality dental care.
Same EU-Certified Materials
Most clinics in Albania use the same EU-certified materials found in Western countries, including CE-marked All-on-6 recognized for their safety and performance. This ensures that patients choosing All-on-6 in Albania benefit from treatments meeting European standards for quality, durability, and reliability. Combined with Albania’s lower operating costs, it creates an exceptional balance between affordability and top-tier clinical outcomes
Factors affecting the cost of All-on-6:
Geographic Location
Number of All-on-6 Required
Number of All-on-6 Required: The number of All-on-6 needed will influence the overall cost. Whether you need multiple All-on-6, or a full arch replacement, your treatment plan will be tailored to your specific needs.
Materials Used
Materials Used: The type of All-on-6 and restoration materials chosen can affect the cost. High-quality materials may have a higher price tag but offer enhanced durability and aesthetic appeal.
Why choose Excelentis in Albania for All-on-6 in 2026 ?
Excelentis in Albania offers All-on-6 implants with a 99.1% success rate, CBCT-guided surgery, EU-certified surgeons, and zirconia bridges in 72h. Patients save up to 70% vs EU/US costs and receive VIP dental tourism services including hotel stay, airport transfers, and multilingual care throughout 2026.
Clinical Excellence
- Excelentis achieves a 98.9% success rate for All-on-6 dental implants
- Fixed teeth in 72 hours with Nobel Biocare or Straumann implants
- Guided surgery and digital planning ensure long-term precision
EU-Certified Team
- EU-certified team of specialists with 15+ years of collective experience
- 98.9% patient satisfaction rating across independent evaluations
- Successfully completed 600+ procedures in 2024
Technology
- Guided surgery with 3D CBCT and surgical stents for millimeter-level accuracy
- CAD/CAM milling for same-day temporary prosthesis placement
- Implant planning software ensures optimal angulation and long-term success
Safety
- All-on-6 implants placed using guided surgery to minimize risk and maximize precision
- 100% sterile, EU-certified implant components with proven biocompatibility
- Post-op protocols ensure zero infection incidents and fast recovery
Strategic Location
- Central medical tourism hub with easy flight connections
- Close to top-rated accommodations
- Accessible transport for hassle-free follow-ups
All-Inclusive Dental Tourism in Albania
For treatments over €4,000:
- Free flights from Europe
- Free luxury accommodation
- Free VIP transfers airport-hotel-clinic
- Free 3D planning and consultation
Before & After: Excelentis Patient Transformations
Drag the arrows in the image to slide between before and after.
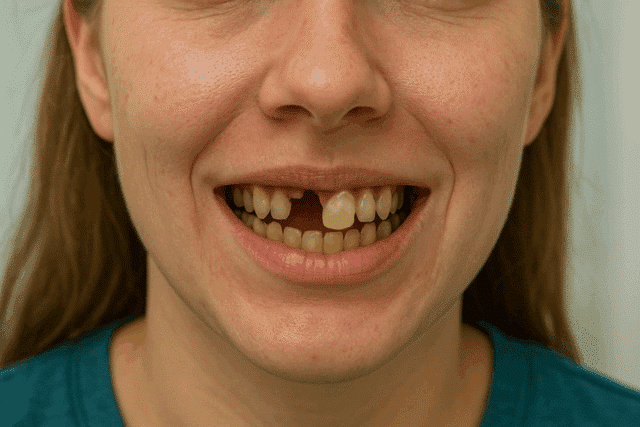

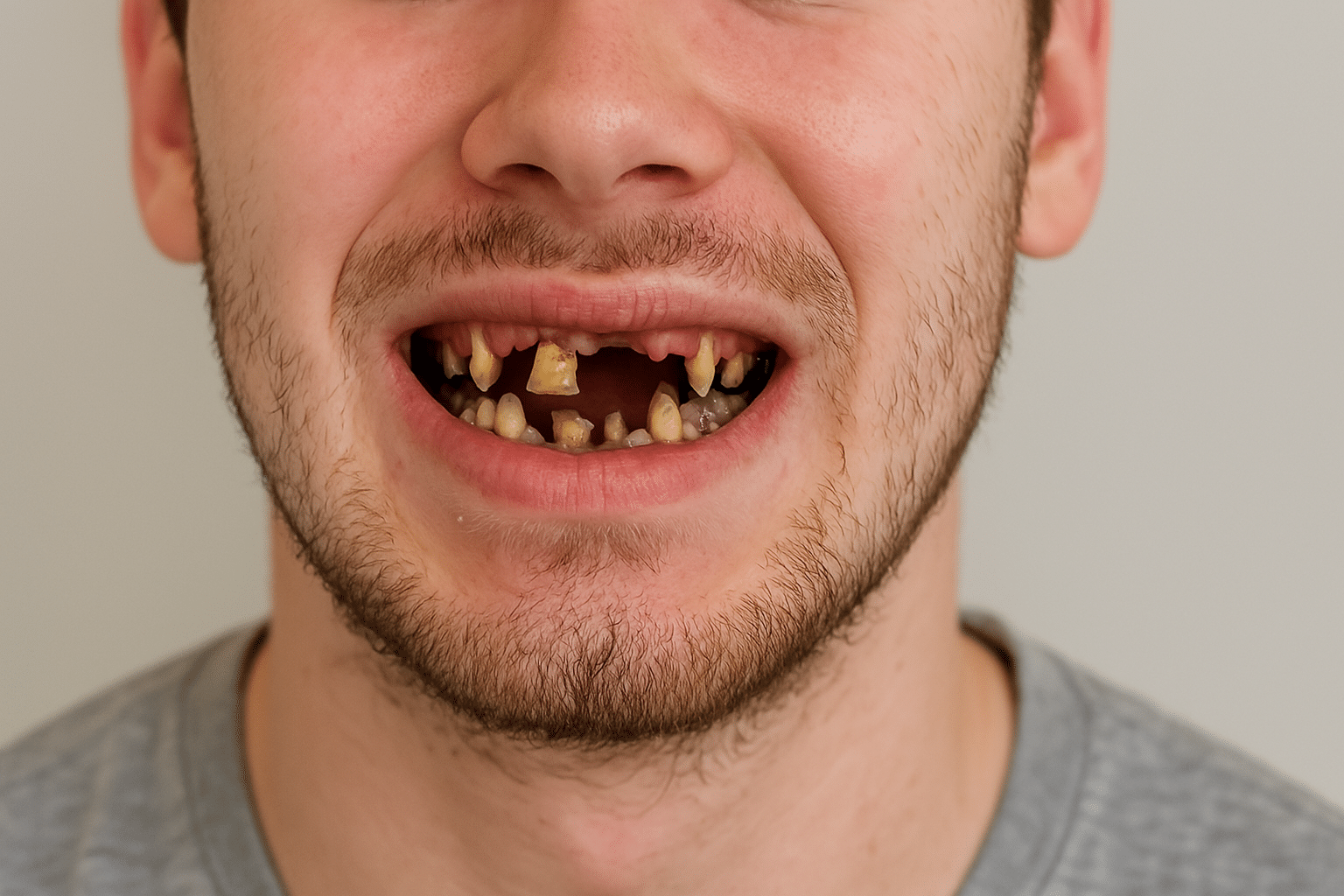

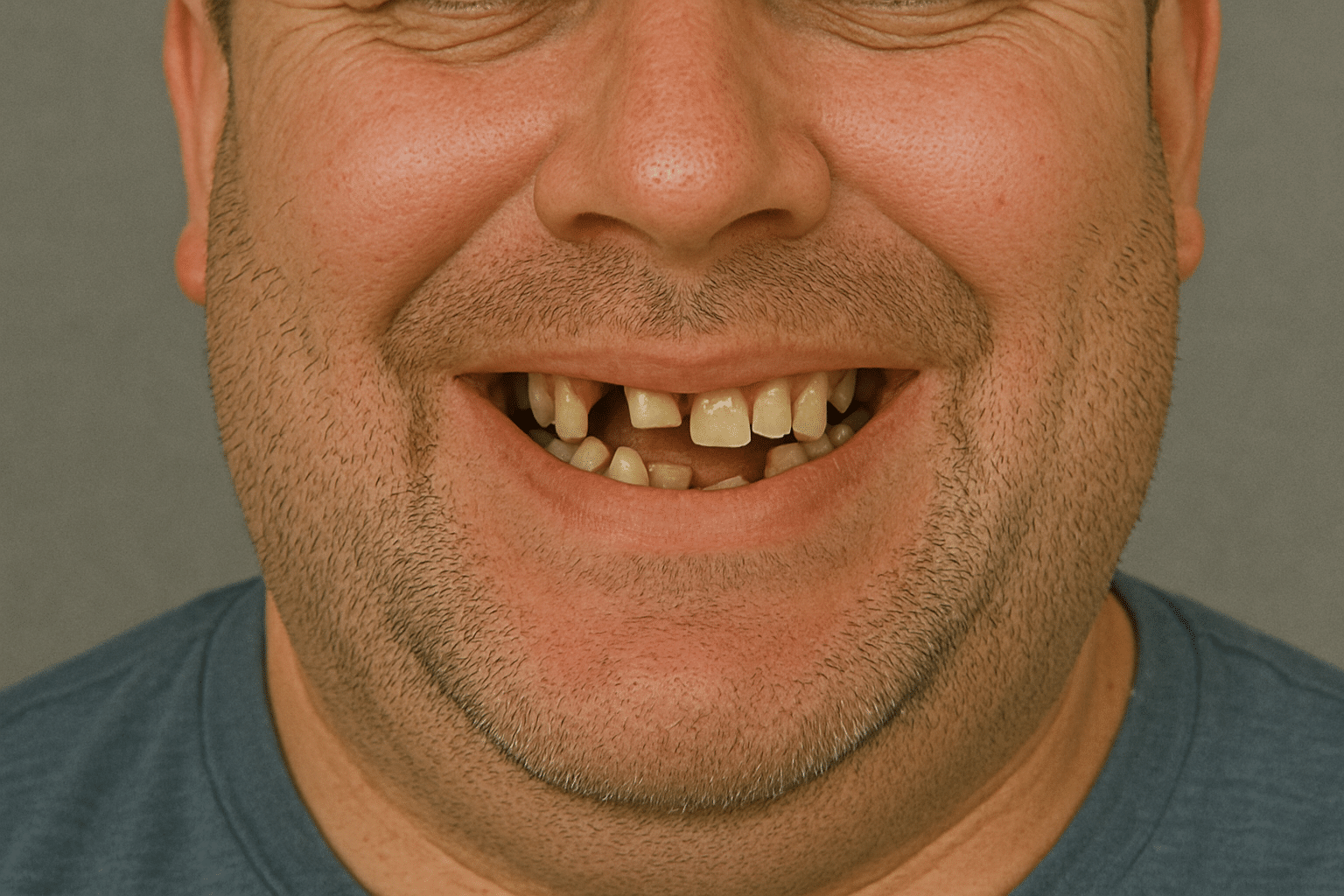

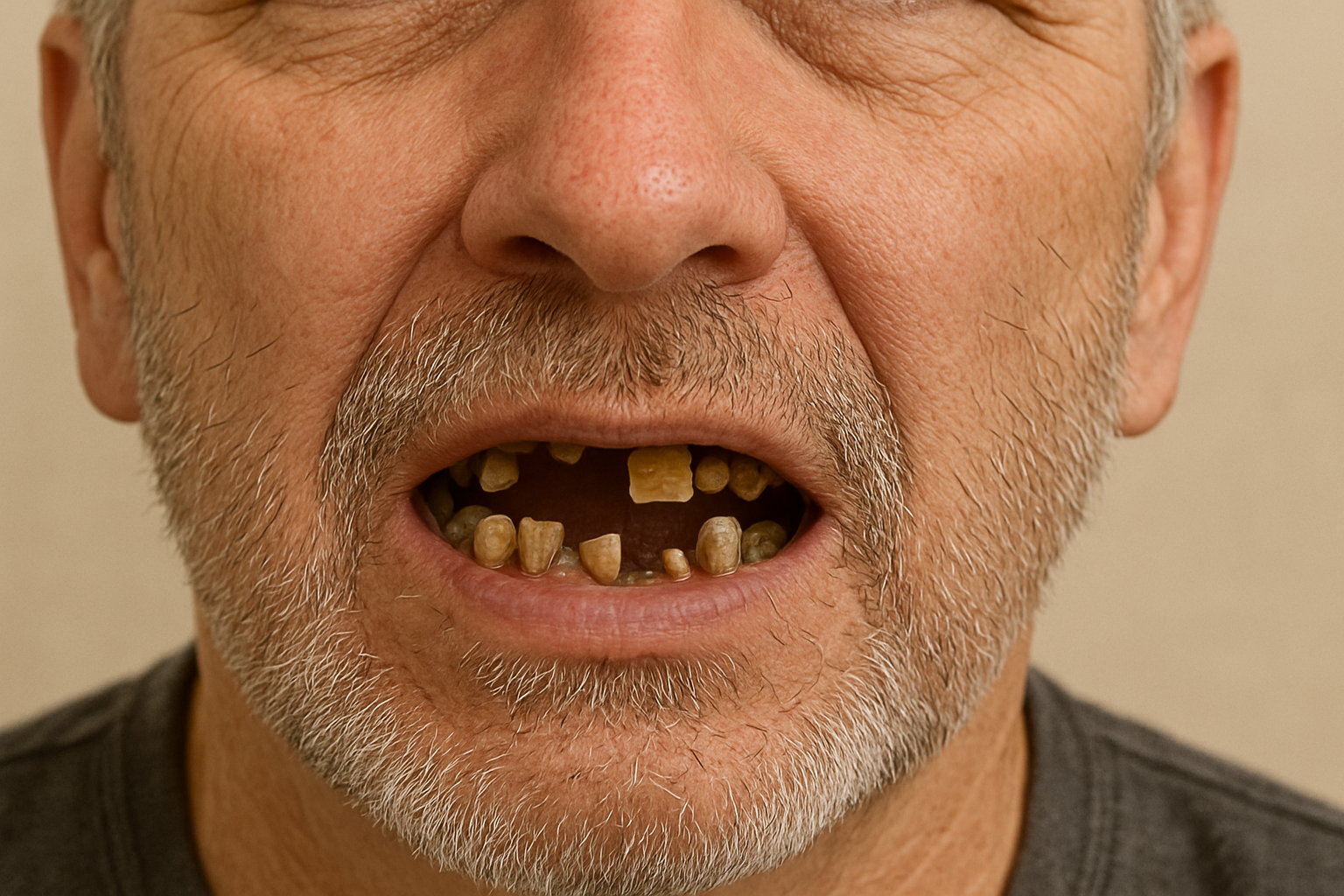

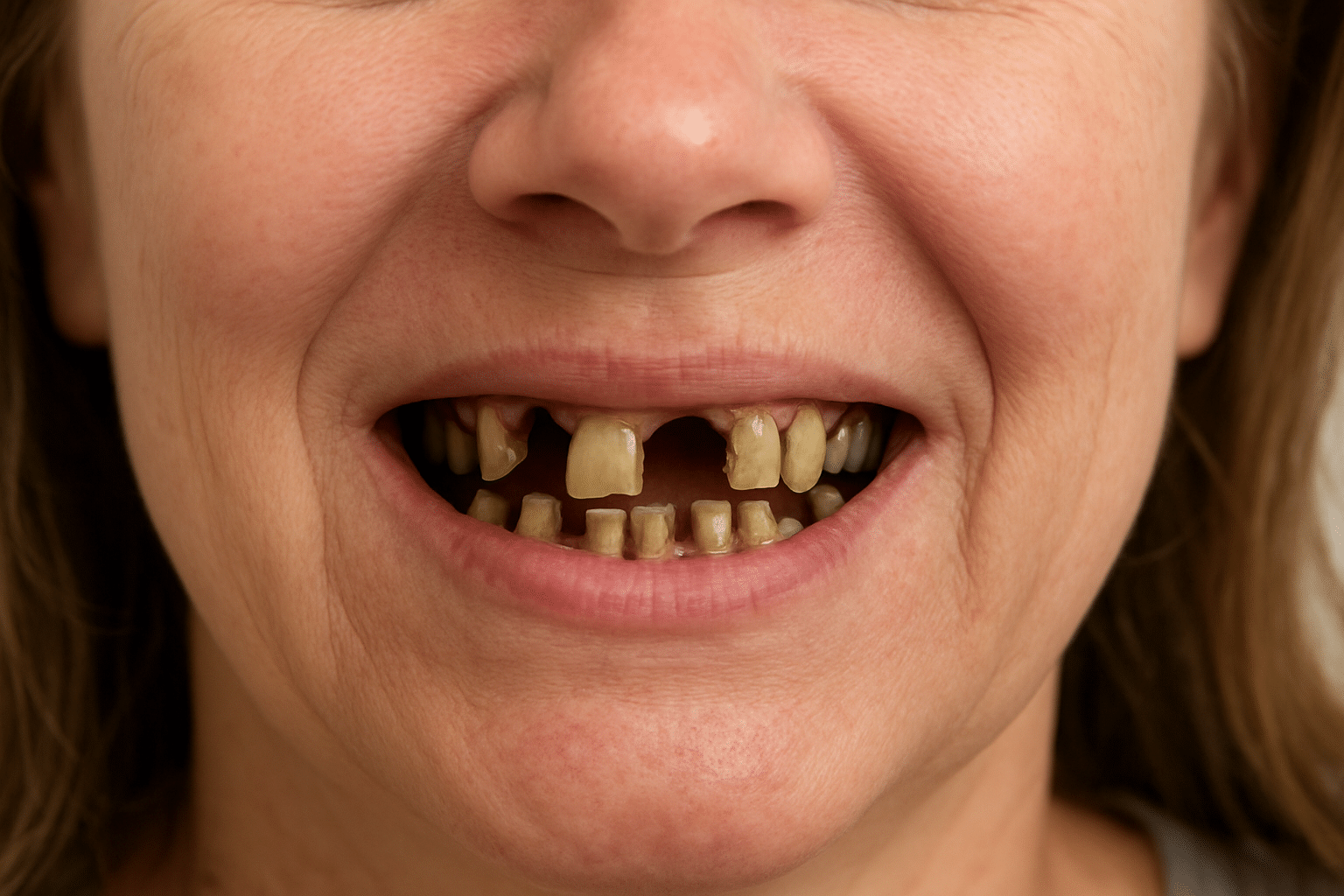

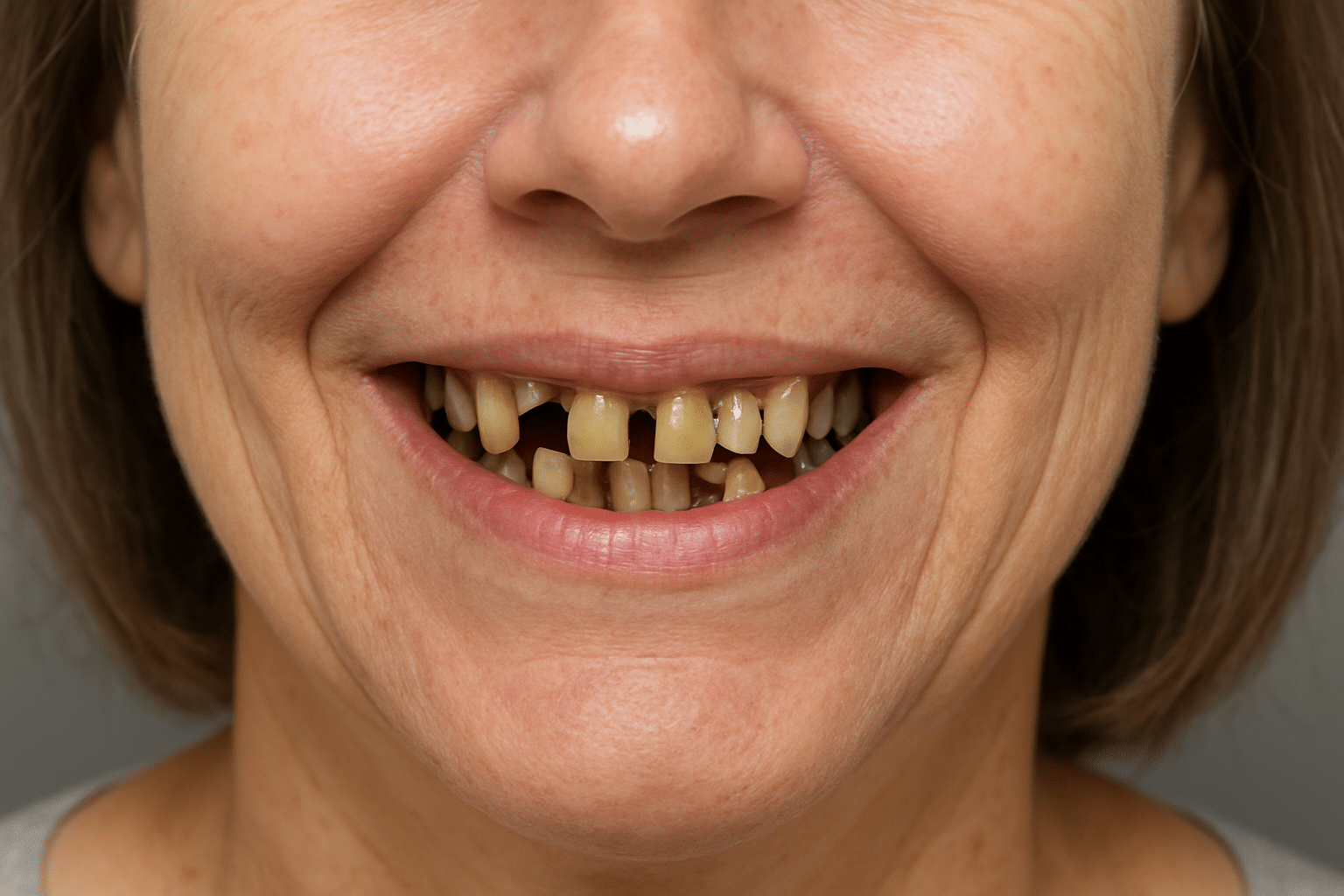

Excelentis: All-on-6 In Tirana/Albania Reviews
For years I have had problems that I could not solve in any clinic.
I chose Excelentis thanks to the very dedicated and kind staff.
Brand new and fully equipped clinic, adjacent to the accommodation, very convenient as a solution.
Thank you
A special thank you to Eros who was more than a companion, a friend
Doctors who love their work first and foremost




I am super satisfied with the work and the post-operative staff are always available if you have any questions or doubts. THANK YOU so much to all the dentists and assistants

I absolutely loved my experience there.
Very welcoming staff and amazing work done.
How long does it take to get All-on-6 in Albania?
All-on-6 in Albania usually takes just 3 days. Patients receive consultations, implant surgery, and a temporary bridge in a single trip. The fast-track protocol is perfect for international clients, offering fixed teeth with minimal downtime.
Your All-on-6 Treatment Timeline in Albania
Initial Consultation
Treatment Planning
Travel Arrangements
Premium Treatment
Recovery & Tourism
Aftercare Support
Step 1 of 6 · 30–45 minutes
Complete
Free online consultation to discuss your dental needs and treatment options.
✅ What’s Included
⭐ Key Highlights
Step 2 of 6 · 1–2 hours
Complete
Detailed planning plus procedural overview for your All-on-6.
✅ What’s Included
⭐ Key Highlights
Step 3 of 6 · 2–3 days
Complete
We help you organize your trip with ease – flights, transfers & hotel.
✅ What’s Included
⭐ Key Highlights
Step 4 of 6 · 3–7 days
Complete
Advanced sinus lift & implant surgery using premium materials and technology.
✅ What’s Included
⭐ Key Highlights
Step 5 of 6 · 2–5 days
Complete
Relax, explore Albania, and recover while under clinical supervision.
✅ What’s Included
⭐ Key Highlights
Step 6 of 6 · Lifetime
Complete
Comprehensive aftercare instructions and lifetime support for your implants.
✅ What’s Included
⭐ Key Highlights
📅 Initial Consultation · 30–45 min · 17% Complete
📄 Treatment Planning · 1–2 h · 33% Complete
✈️ Travel Arrangements · 2–3 ditë · 50% Complete
💚 Premium Treatment · 3–7 ditë · 67% Complete
📸 Recovery & Tourism · 2–5 ditë · 83% Complete
🛡️ Aftercare Support · Lifetime · 100% Complete
Dental Implant- All-on-4 & All-on-8 Prices
-
Metal-Ceramic Crown
-
Titanium Abutment
-
JD® Implant
-
15+ Year Warranty
-
Implant Passport
-
Surgery Fee Included
All-on-4 (Zirconia)
-
4 High-Quality Ceramic Teeth (per arch)
-
Titanium Multi-Unit Abutments
-
4 JD® Implants (per arch)
-
15+ Year Warranty
-
Custom-Made Titanium Bar
-
Implant Passport
All-on-8 (Zirconia)
-
8 Premium Zirconia Teeth (per arch)
-
Titanium Multi-Unit Abutments
-
8 JD® Implants (per arch)
-
15+ Year Warranty
-
Custom-Made Titanium Bar
-
Implant Passport
A warm welcome from the Director of Excelentis

International Patient
Video Testimonials

Financing Your All-on-6 in Albania
Excelentis offers All-Inclusive packages with Flexible Payment Plans, with 0% interest over 6 months and no hidden fees.
Flexible Payment Plan
- ✅At Excelentis, we offer flexible payment plans to make your All-on-6 treatment more affordable!
- 💳 You can spread the cost into easy monthly installments, tailored to your budget.
- 📞 Contact us today to find the best financing option for you!
0% Interest Over 6 Months at Excelentis
- At Excelentis, we offer 0% interest financing so you can enjoy All-on-6 without additional costs!
- You can spread your payment into monthly installments, ensuring an affordable path to your new smile.
Transparent pricing
- ✅ At Excelentis, we provide transparent pricing so you know exactly what you’re paying for—no surprises!
- 🔎 We break down all costs upfront, ensuring clarity on every aspect of your All-on-6 journey.
No Hidden Fees Guarantee
- ✅ At Excelentis, we uphold a no hidden fees guarantee, ensuring you never face unexpected charges!
- 💬 Our transparent approach means every cost is clearly outlined, giving you total peace of mind.
Book Your Virtual Consultation with Our Lead Implantologistays Away – Get Started Today!
All-on-6 Albania FAQ
Is it safe to get All-on-6 in Albania?
Yes, it is perfectly safe to get All-on-6 dental implants in Albania, especially in Tirana. The safest option is to choose a clinic like Excelentis, which specializes in dental tourism and offers All-Inclusive packages tailored for international patients, including certified implant systems, expert oral surgeons, and full post-treatment care.
Why should I choose Excelentis over other dental clinics in Europe?
Excelentis offers the same high-quality All-on-6 dental implants as top European clinics, but at up to 70% lower cost, without compromising on safety or results. Located in Tirana, the clinic combines European-standard protocols, cutting-edge technology, and personalized care in English and Italian. What sets Excelentis apart is its focus on dental tourism, offering All-Inclusive packages with airport pickup, hotel stay, and priority scheduling — all handled by a dedicated international patient team. With hundreds of successful full-mouth restorations and glowing patient reviews, Excelentis is the smart, affordable choice for those seeking world-class results without the European price tag.
Are All-on-6 in Albania performed by qualified dentists?
Yes, All-on-6 procedures in Albania are performed by highly qualified and internationally trained dentists, many of whom have specialized in implantology in countries like Italy, Germany, or Switzerland. Reputable clinics like Excelentis employ oral surgeons and prosthodontists with years of experience in full-mouth restorations, using globally recognized implant systems such as Nobel Biocare or Straumann. These professionals follow strict European sterilization protocols and advanced 3D diagnostic methods to ensure maximum precision, safety, and long-term success for each patient.Yes, at Excelentis,All-on-6 are performed by highly qualified, European-trained specialists using advanced technology and top-quality materials. We follow strict European sterilization protocols, ensuring safe, precise, and long-lasting results comparable to top clinics in the UK, Germany, and Italy.
How long do I need to stay in Albania after the All-on-6 procedure?
6You only need to stay in Albania for 3 days to complete the initial All-on-6 procedure, including diagnostics, surgery, and placement of temporary fixed teeth. After this short stay, you can return home with a full set of functional teeth. A second visit is usually scheduled 4 to 6 months later to replace the temporaries with your final zirconia — this second stay typically lasts 5 to 7 days.
Does insurance cover All-on-6 in Albania?
Dental insurance coverage for All-on-6 dental implants in Albania varies depending on your insurance provider and plan specifics. Generally, dental insurance plans focus on preventive care and may offer limited coverage for major procedures like implants. Many plans have annual maximums, often around $1,500, which may not fully cover the cost of All-on-6 implants. Additionally, some insurance policies may not cover procedures performed outside your home country.
Before proceeding, it’s advisable to consult with your insurance provider to understand your coverage details. Reputable clinics in Albania, such as Excelentis, can assist by providing detailed treatment plans and invoices, which you can submit to your insurer for potential reimbursement.

What Happens After I Submit my Request?
✅ Our team will carefully review your information.
We assess your details to better understand your dental needs.
- ✅ You’ll hear from us shortly.
One of our specialists will reach out to discuss the next steps. - ✅ We’ll schedule your consultation at your convenience.
We work around your availability to book a personalized appointment.
