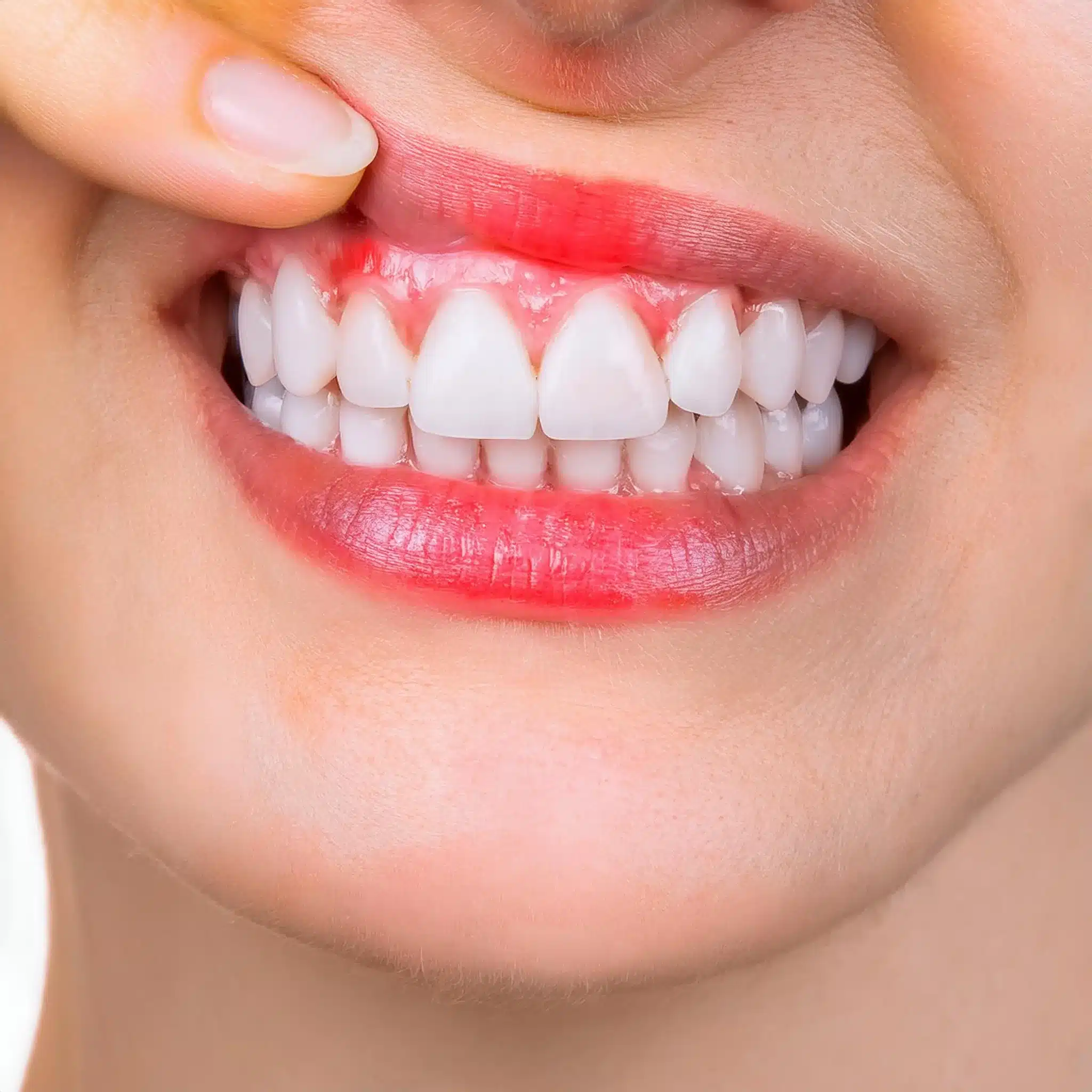
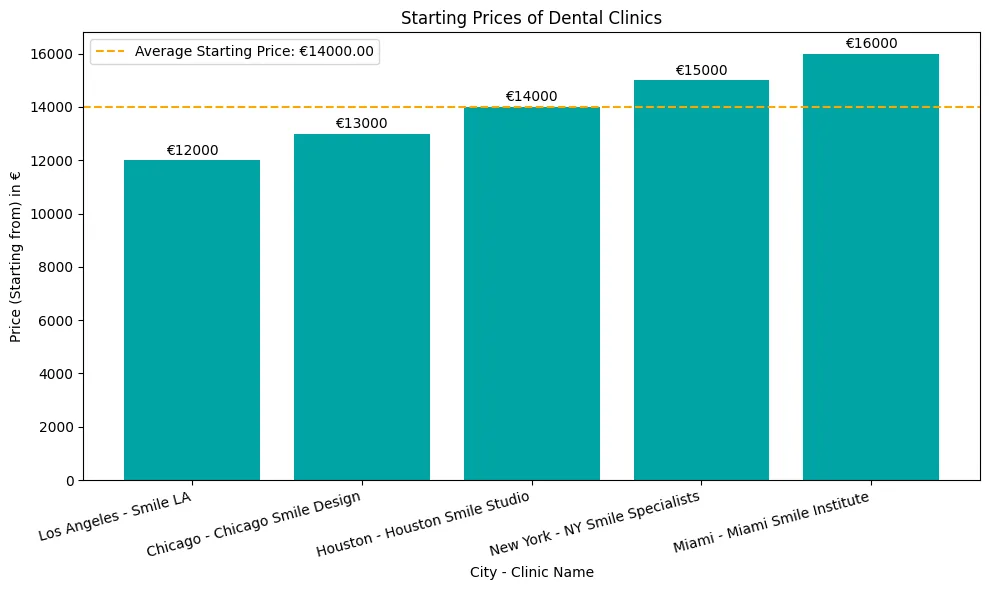
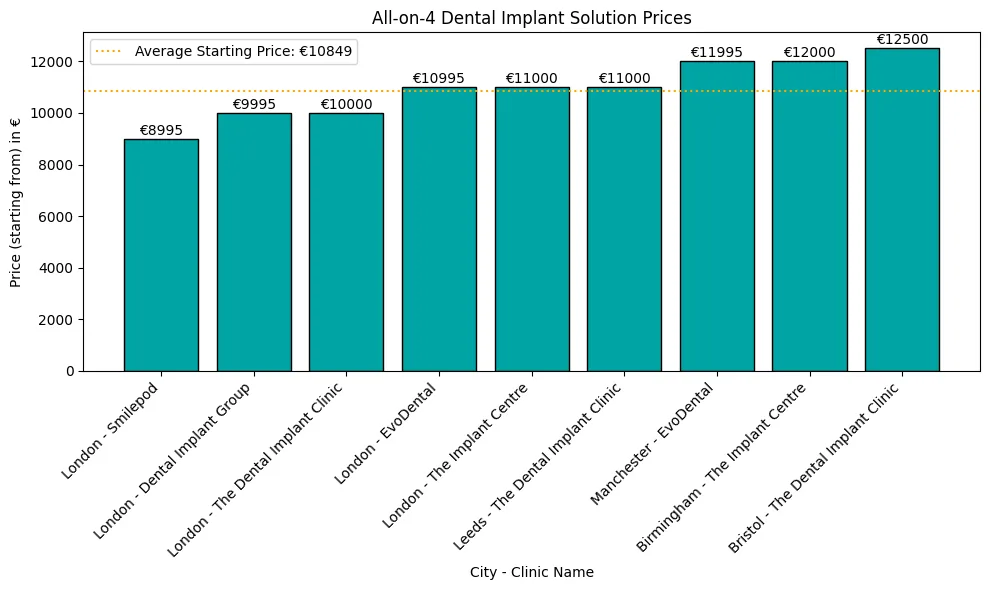
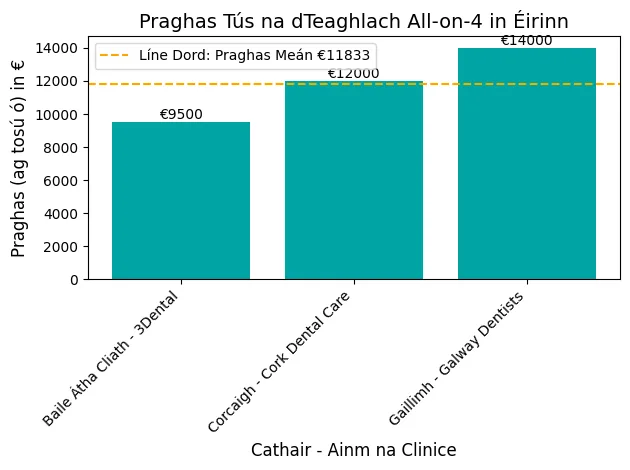
Periimplantitis, la némesis de la implantes dentaleses una gran preocupación para quienes han invertido en este procedimiento que cambia la vida.
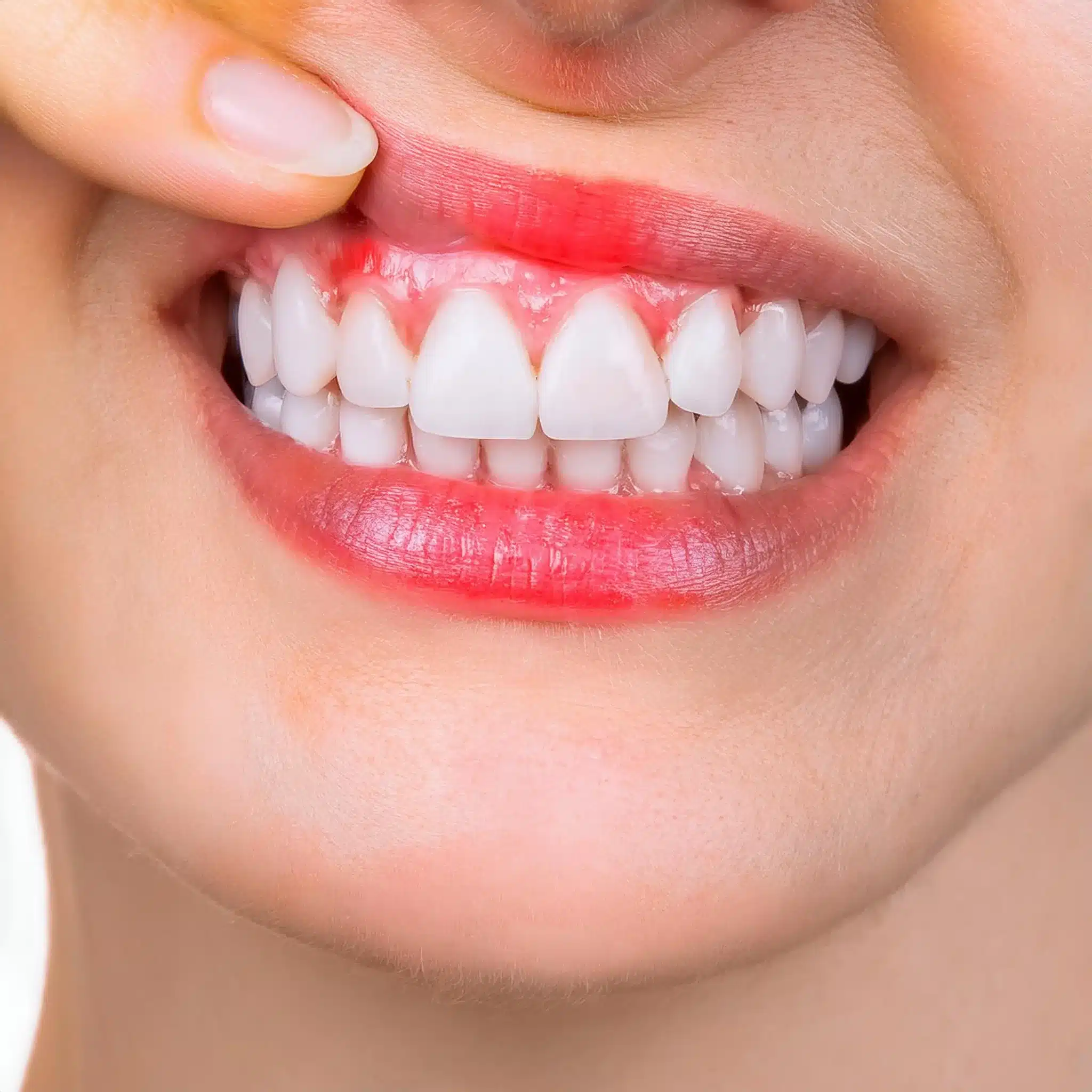
Si experimenta inflamación, sangrado o dolor alrededor de su implante dental, probablemente se pregunte cuál es la causa y cómo evitar que empeore.
¿Qué es la periimplantitis?
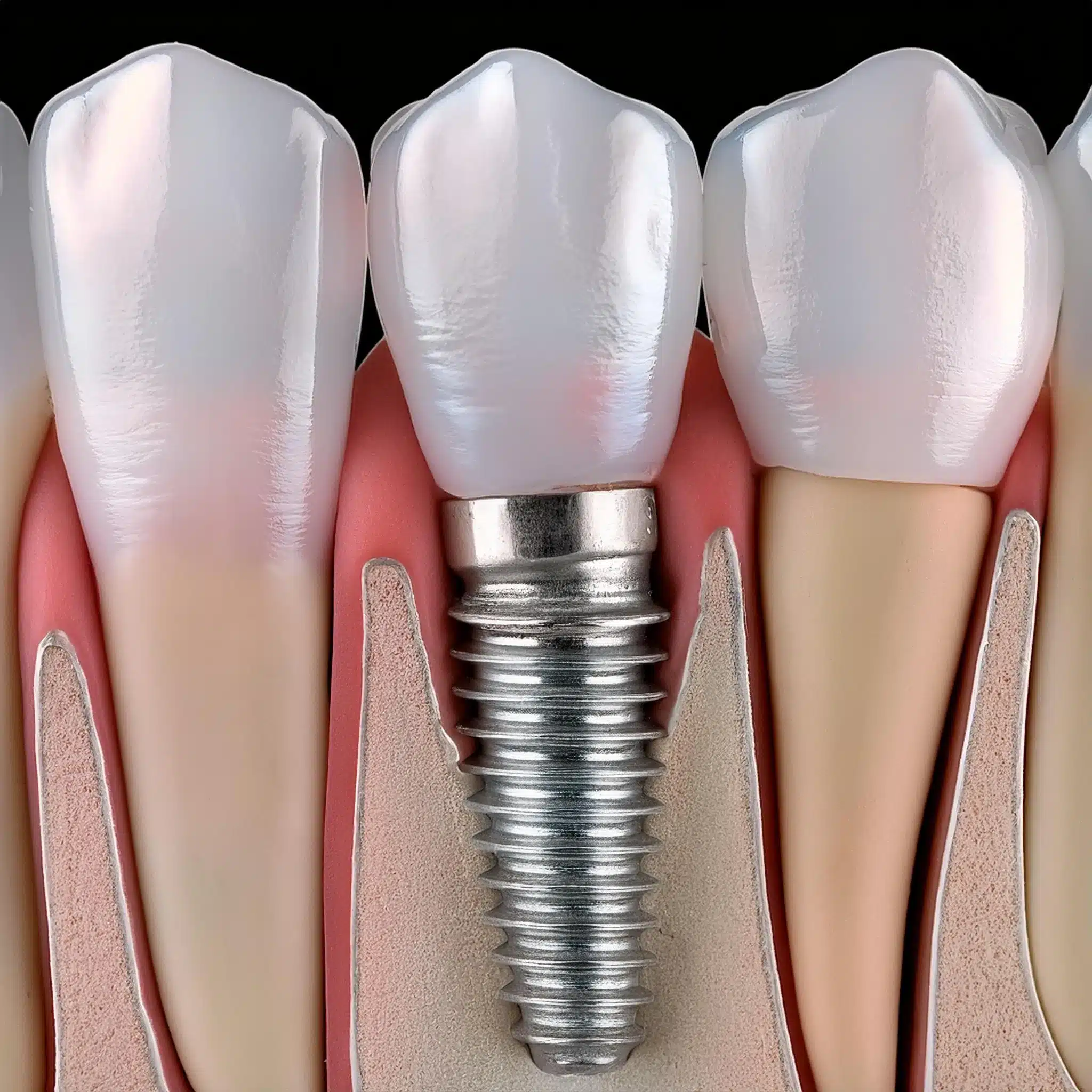
La periimplantitis es una afección inflamatoria alrededor del implante dental que provoca la pérdida de hueso y el posible fracaso del implante. Está causada principalmente por infecciones bacterianas, una higiene bucal deficiente y enfermedades sistémicas como la diabetes. El diagnóstico precoz es clave, y las opciones de tratamiento incluyen el desbridamiento mecánico, el tratamiento antiséptico y, en algunos casos, la intervención quirúrgica.
Causas de la periimplantitis
Infección bacteriana
La periimplantitis representa una amenaza importante para la longevidad de los implantes dentales, ya que puede provocar Fracaso y rechazo de los implantes dentales si no se trata.
La principal causa de periimplantitis es la acumulación bacteriana alrededor del implante.
Esta infección provoca inflamación y pérdida ósea progresiva, pero también plantea importantes riesgos y complicaciones que amenazan la estabilidad del implante.
Los estudios han demostrado que las biopelículas bacterianas son clave en la patogénesis de la periimplantitis, ya que desencadenan una respuesta inmunitaria que provoca la destrucción del tejido (1).
Mala higiene bucal
Un mal cuidado bucal puede provocar placa e infecciones y aumentar el riesgo de periimplantitis.
Una buena higiene bucal regular es esencial para evitar la acumulación de bacterias y mantener sanos los tejidos que rodean el implante (2).
Condiciones sistémicas
Las afecciones sistémicas como la diabetes pueden aumentar el riesgo de periimplantitis.
Estas afecciones pueden mermar la capacidad del organismo para combatir las infecciones y hacerlo más susceptible a la inflamación y la pérdida ósea alrededor del implante (3).
Fumar
El tabaquismo es un importante factor de riesgo de periimplantitis.
Fumar afecta al flujo sanguíneo y a la respuesta inmunitaria y puede comprometer la cicatrización y aumentar el riesgo de infección e inflamación alrededor del lecho del implante (4).
| Factor de riesgo | Descripción |
|---|---|
| Infección bacteriana | Acumulación de biopelículas bacterianas alrededor del implante, lo que provoca inflamación y pérdida ósea(1). |
| Mala higiene bucal | Cuidados bucales inadecuados que provocan la acumulación de placa y un mayor riesgo de infección(2). |
| Condiciones sistémicas | Afecciones como la diabetes, que merman la capacidad del organismo para combatir las infecciones, aumentando la susceptibilidad a la periimplantitis(3). |
| Fumar | El consumo de tabaco afecta al flujo sanguíneo y a la respuesta inmunitaria, comprometiendo la cicatrización y aumentando la probabilidad de infección(4). |
Síntomas de la periimplantitis
Inflamación
La periimplantitis comienza con una inflamación, que se manifiesta con enrojecimiento e hinchazón alrededor del lecho del implante.
Este síntoma inicial es una respuesta a la acumulación de biopelículas bacterianas y, si no se trata, puede dar lugar a complicaciones posteriores (2).
Sangrado
El sangrado al sondaje o espontáneo es un signo de periimplantitis.
Esto significa que hay inflamación e infección en los tejidos periimplantarios, lo que, si no se trata, puede evolucionar a afecciones más graves (3).
Pérdida ósea
Uno de los síntomas más preocupantes de la periimplantitis es la pérdida progresiva de la estructura ósea de soporte.
Esta pérdida ósea suele ser no lineal y puede acelerarse si no se tratan bien las causas subyacentes.
Es importante controlar periódicamente los niveles óseos para evitar el fracaso de los implantes (4).
Malestar
Los pacientes con periimplantitis pueden experimentar dolor o molestias alrededor del lecho del implante.
Estas molestias pueden ser de leves a graves y a menudo se correlacionan con el grado de inflamación y pérdida ósea.
El tratamiento precoz de este síntoma puede detener la progresión de la enfermedad (5).
Si se detectan estos síntomas a tiempo y se recibe atención odontológica profesional, el pronóstico es mejor para los pacientes con periimplantitis.
El control y el mantenimiento periódicos son fundamentales para controlar estos síntomas y mantener sanos los implantes dentales.
Diagnóstico de la periimplantitis
Examen clínico
El diagnóstico de la periimplantitis implica un examen clínico para buscar signos de inflamación y hemorragia.
Esto incluye sangrado al sondaje y/o supuración, aumento de la profundidad de sondaje y recesión de la mucosa periimplantaria (3 profundidades).
Análisis radiográfico
Las radiografías se utilizan para evaluar los niveles óseos alrededor del implante.
Esto ayuda a identificar la pérdida de hueso marginal, que es un signo de periimplantitis.
Las radiografías periódicas permiten controlar la pérdida ósea y orientar el tratamiento (4).
Medición de la profundidad de sondeo
Medir la profundidad de las bolsas alrededor del implante es importante para diagnosticar la periimplantitis.
El aumento de la profundidad de sondaje en comparación con el examen anterior significa que hay inflamación e infección.
Esta medición ayuda a determinar la gravedad de la afección y el plan de tratamiento (5).
Criterios de diagnóstico
La periimplantitis puede diagnosticarse basándose en criterios clínicos, que incluyen signos periimplantarios de inflamación, hemorragia y/o supuración al sondaje suave y aumento de la profundidad de sondaje.
Estos criterios ayudan a diferenciar la periimplantitis de otras afecciones y a intervenir precozmente (6).
Tratamiento de la periimplantitis
Tratamiento no quirúrgico
El tratamiento no quirúrgico de la periimplantitis incluye el desbridamiento mecánico y el tratamiento antiséptico.
El objetivo de estos métodos es eliminar las biopelículas bacterianas y reducir la inflamación para evitar una mayor pérdida ósea y favorecer la cicatrización.
Los estudios han demostrado que el tratamiento no quirúrgico puede ser eficaz en el tratamiento de la periimplantitis, especialmente cuando se combina con revisiones dentales periódicas y buenos hábitos de higiene oral (2).
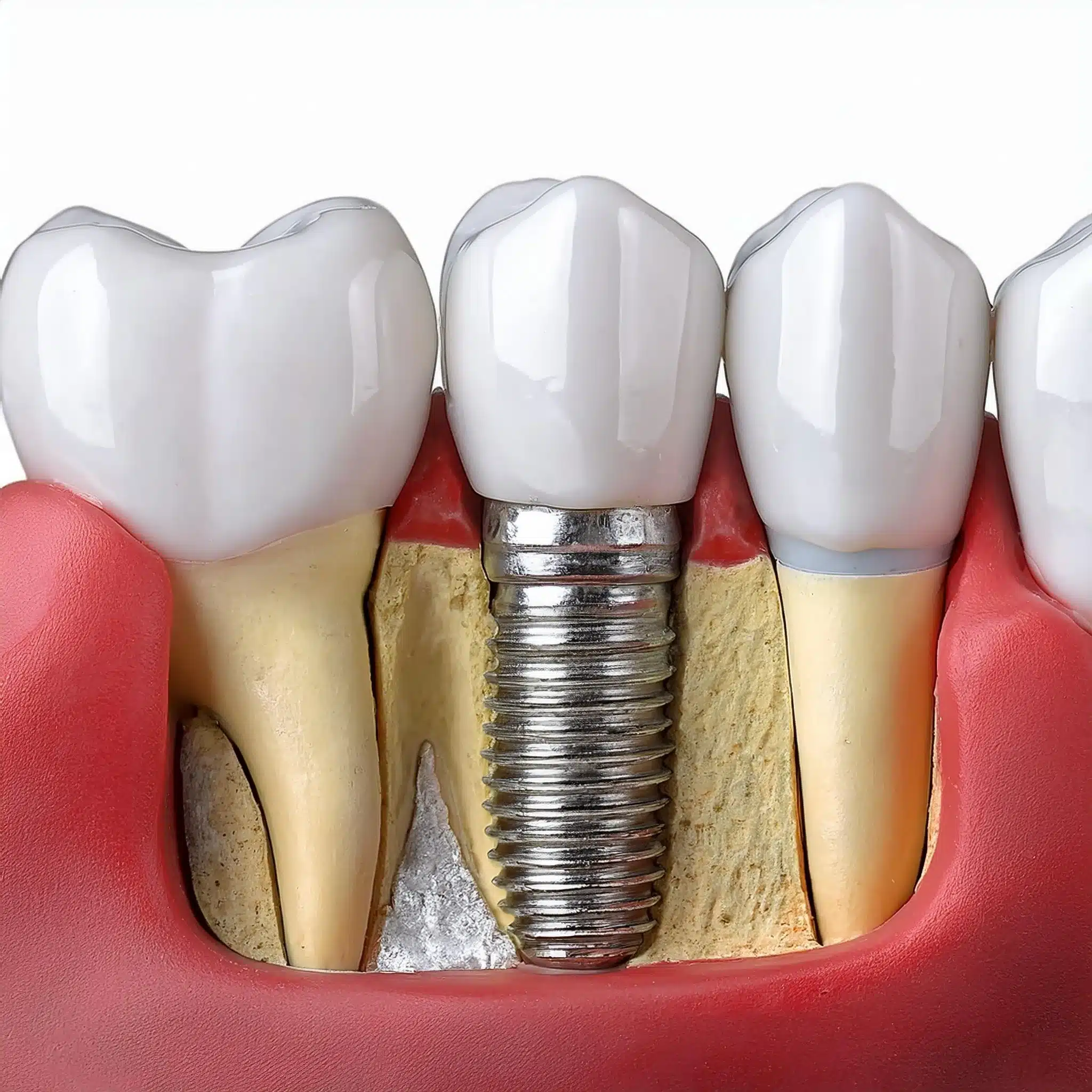
Tratamiento quirúrgico
El tratamiento quirúrgico puede ser necesario en los casos más avanzados de periimplantitis.
Esto implica una cirugía de colgajo para limpiar y regenerar el hueso alrededor del implante.
El tratamiento quirúrgico tiene por objeto eliminar el tejido infectado, descontaminar la superficie del implante y favorecer la regeneración ósea.
La investigación ha demostrado que el tratamiento quirúrgico puede ser eficaz en el tratamiento de la periimplantitis, especialmente cuando se combina con tratamiento antibiótico y buenos cuidados postoperatorios (3).
Tratamiento antibiótico
El tratamiento antibiótico se utiliza a menudo como complemento del tratamiento de la periimplantitis.
Los antibióticos sistémicos o locales pueden controlar la infección y reducir la inflamación.
La elección del antibiótico depende de la gravedad de la infección y del estado general de salud del paciente.
Las investigaciones han demostrado que el tratamiento antibiótico puede ser eficaz en el tratamiento de la periimplantitis, especialmente cuando se combina con un tratamiento quirúrgico o no quirúrgico (4).
Tratamiento con láser
El tratamiento con láser es otra opción para la periimplantitis.
El láser puede eliminar el tejido infectado y favorecer la cicatrización.
Las investigaciones han demostrado que el tratamiento con láser puede reducir la inflamación y el relleno óseo en los defectos periimplantitis (5).
| Opción de tratamiento | Descripción |
|---|---|
| Tratamiento no quirúrgico | Desbridamiento mecánico y tratamiento antiséptico para eliminar las biopelículas bacterianas y reducir la inflamación(2). |
| Intervención quirúrgica | Cirugía de colgajo para limpiar y regenerar el hueso alrededor del implante, a menudo combinada con terapia antibiótica(3). |
| Terapia antibiótica | Antibióticos sistémicos o locales para controlar la infección y reducir la inflamación, utilizados a menudo como tratamiento complementario(4). |
| Terapia láser | Uso de láser para eliminar el tejido infectado y promover la cicatrización, eficaz para reducir la inflamación y promover el relleno óseo en defectos periimplantitis(5). |
Prevención de la periimplantitis
Revisiones dentales periódicas
Las revisiones dentales periódicas son fundamentales para controlar la salud de los implantes y prevenir la periimplantitis.
Estas visitas permiten detectar precozmente cualquier signo de inflamación o infección e intervenir a tiempo para evitar complicaciones mayores (1).
Buena higiene bucal
Unos buenos hábitos de cepillado y uso del hilo dental son importantes para mantener la salud de los tejidos que rodean los implantes dentales.
Unas buenas prácticas de higiene oral pueden prevenir la acumulación bacteriana y reducir el riesgo de periimplantitis (2).
Modificaciones del estilo de vida
Las modificaciones del estilo de vida, como dejar de fumar y controlar enfermedades sistémicas como la diabetes, pueden reducir el riesgo de periimplantitis.
Estas modificaciones pueden mejorar la salud general y reducir las complicaciones de los implantes dentales (3).
Mantenimiento profesional
Para prevenir la periimplantitis es importante un mantenimiento profesional, que incluya la limpieza y el desbridamiento periódicos.
Esto eliminará las biopelículas bacterianas y reducirá la inflamación para preservar la salud del implante y los tejidos circundantes (4).
Conclusiones
Principales conclusiones
La periimplantitis se puede prevenir y tratar con una detección y un tratamiento precoces.
Una buena higiene bucal y revisiones dentales periódicas son fundamentales para prevenir la periimplantitis.
Conozca las causas, los síntomas y el tratamiento de la periimplantitis si lleva implantes dentales.
Conclusión
La periimplantitis es una gran amenaza para los implantes dentales, pero puede controlarse con los cuidados adecuados y una intervención precoz.
Mediante revisiones dentales periódicas y una buena higiene bucal, puede reducir el riesgo de periimplantitis y garantizar el éxito a largo plazo de sus implantes dentales.
PREGUNTAS FRECUENTES
Referencias
Renvert S, Polyzois I. Etiología, patogenia y tratamiento de la periimplantitis: Un consenso europeo. J Clin Periodontol. 2024;51:123-130.
Artículo: Etiología, patogenia y tratamiento de la periimplantitis: Un consenso europeoHeitz-Mayfield LJ, Mombelli A. Periimplantitis: ¿el principio del fin de la osteointegración? Periodontol 2000. 2014;66:251-269.
Artículo: Periimplantitis: ¿el principio del fin de la osteointegración?Schwarz F, Derks J, Monje A, Wang HL. Peri-implantitis. J Clin Periodontol. 2018;45(Suppl 20):S246-S266.
Artículo: PeriimplantitisLindhe J, Meyle J. Enfermedades periimplantarias: Informe de consenso del Sexto Taller Europeo de Periodoncia. J Clin Periodontol. 2008;35(Suppl 8):282-285.
Artículo: Enfermedades periimplantarias: Informe de consenso del Sexto Taller Europeo de PeriodonciaFiguero E, Graziani F, Sanz I, Herrera D, Sanz M. Manejo de la mucositis periimplantaria y la periimplantitis. Periodontol 2000. 2014;66:255-273.
Artículo: Tratamiento de la mucositis periimplantaria y la periimplantitisKlinge B, Meyle J. Destrucción del tejido periimplantario. Tercera Conferencia de Consenso de la EAO 2012. Clin Oral Implants Res. 2012;23(Suppl 6):108-110.
Artículo: Destrucción del tejido periimplantario. Tercera Conferencia de Consenso de la EAO 2012